Πώς γίνεται η Διάγνωση του Καρκίνου του Μαστού;
Η διάγνωση του καρκίνου του μαστού στηρίζεται σε ένα βασικό τρίπτυχο, αναφερόμενο διεθνώς ως
Triple Assessment, που περιλαμβάνει:
– την κλινική εξέταση
– τη βασική απεικόνιση του μαστού (μαστογραφία +/- US υπερηχογράφημα μαστών)
– την προεγχειρητική βιοψία
Η κλινική εξέταση είναι βασικής σημασίας καθώς εκτιμώνται συνολικά το ιστορικό του ατόμου, τα συμπτώματα που αναφέρει και τα σημεία της φυσικής εξέτασης. Παράλληλα, ερμηνεύονται οι απεικονιστικές εξετάσεις και τίθεται η υπόνοια ύπαρξης καρκίνου του μαστού. Ανάλογα με το στάδιο της νόσου, ποικίλει και η αξιοπιστία της εξέτασης:
– σε ασυμπτωματική νόσο με μόνα τα απεικονιστικά ευρήματα η κλινική εξέταση θα είναι αρνητική
– σε συμπτωματική νόσο, θα διαμορφωθεί η υπόνοια, ανάλογα με το σύμπτωμα (σκληρή ψηλαφητή μάζα, αιματηρό έκκριμα, εισολκή θηλής κλπ)
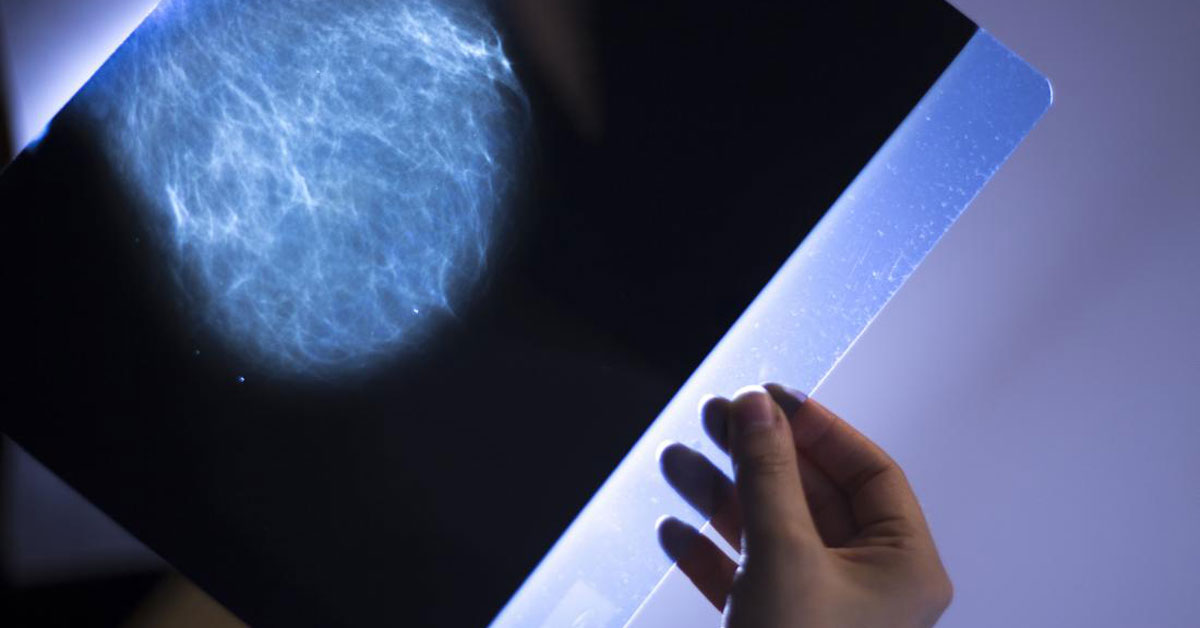
Η μαστογραφία είναι η κατ’εξοχήν απεικονιστική εξέταση του μαστού. Η ευαισθησία είναι υψηλή, μεταξύ 75 και 90%, τόσο στις ψηλαφητές όσο και στις μη ψηλαφητές βλάβες. Είναι υψηλότερη σε λιπώδεις μαστούς και μικραίνει σε πυκνούς ή με ετερογενές πρότυπο έκπτυξης του αδένα, όπου φαίνεται να υπερτερεί η ψηφιακή μαστογραφία και τα τελευταία χρόνια η τομοσύνθεση. Το υπερηχογράφημα των μαστών έρχεται να συμπληρώσει τη μαστογραφία, είτε διαγνωστικά όταν υπάρχει εύρημα, είτε επί αρνητικής μαστογραφίας σε πυκνούς μαστούς. Ο στόχος είναι οι δύο εξετάσεις μαζί να αυξήσουν την ευαισθησία και την ειδικότητα της απεικόνισης σε πάνω από 90%. Τέλος, η μαγνητική μαστογραφία παρουσιάζει πολύ υψηλή ευαισθησία, της τάξης του 98%, στις διηθητικές βλάβες του μαστού αλλά παρουσιάζει ταυτόχρονα σχετικά χαμηλή ειδικότητα, οπότε χρησιμοποιείται εάν υπάρχει διαφοροδιαγνωστικό πρόβλημα με τις δύο προηγούμενες βασικές εξετάσεις.
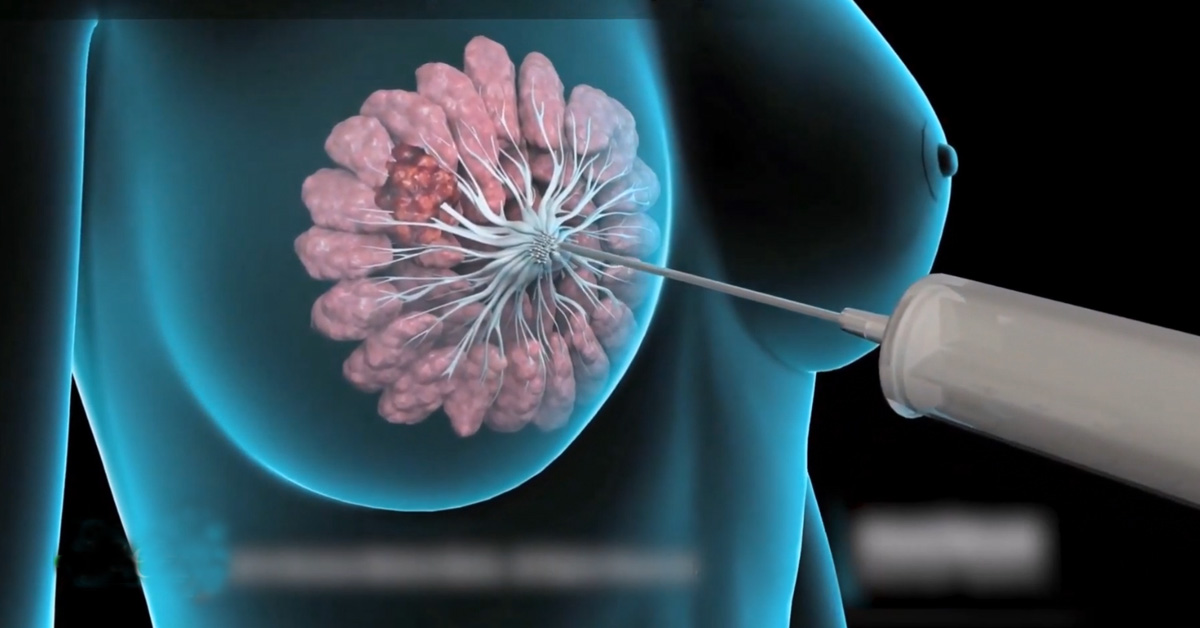
Η βιοψία είναι η επεμβατική μέθοδος με την οποία λαμβάνεται υλικό από την περιοχή που εγείρει την υπόνοια της κακοήθειας και αποστέλλεται για εξέταση στο μικροσκόπιο ώστε να ταυτοποιηθεί η φύση της αλλοίωσης. Συστήνεται σε δύο βασικές περιπτώσεις:
– υπάρχει εύρημα, κλινικό ή/και απεικονιστικό, με χαμηλή υπόνοια κακοήθειας, η οποία ωστόσο δεν μπορεί να αποκλειστεί
– υπάρχει εύρημα με υψηλή υπόνοια κακοήθειας, οπότε αυτή πρέπει να επιβεβαιωθεί και επιπλέον πρέπει να διευκρινιστούν επιμέρους χαρακτηριστικά της, που θα καθορίσουν το πλάνο θεραπείας