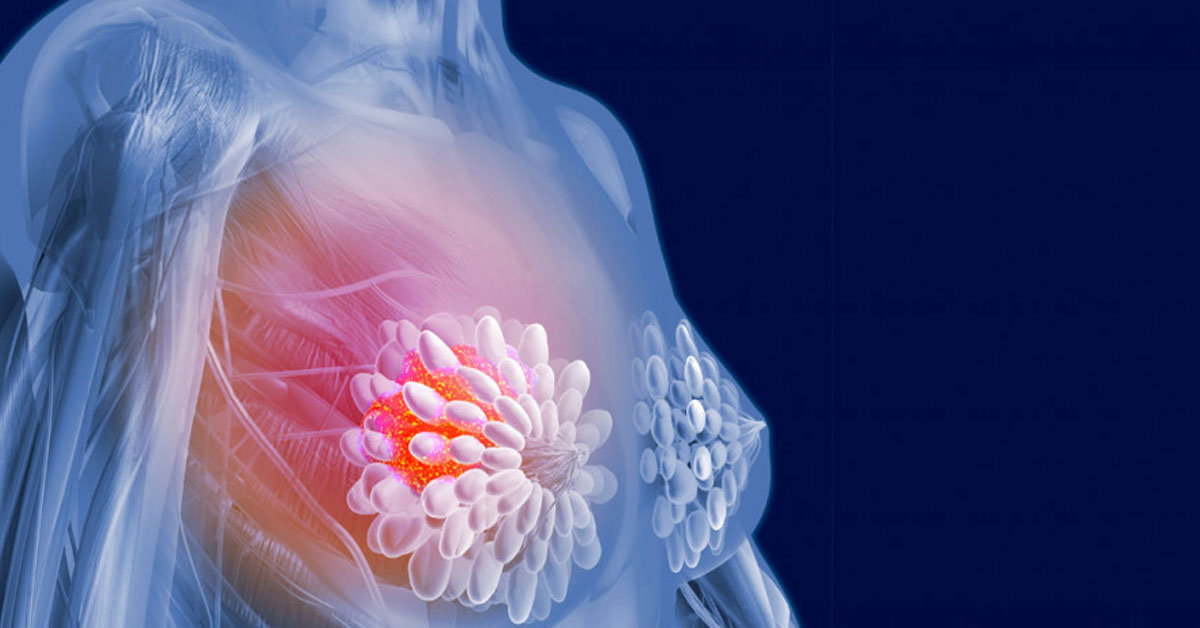
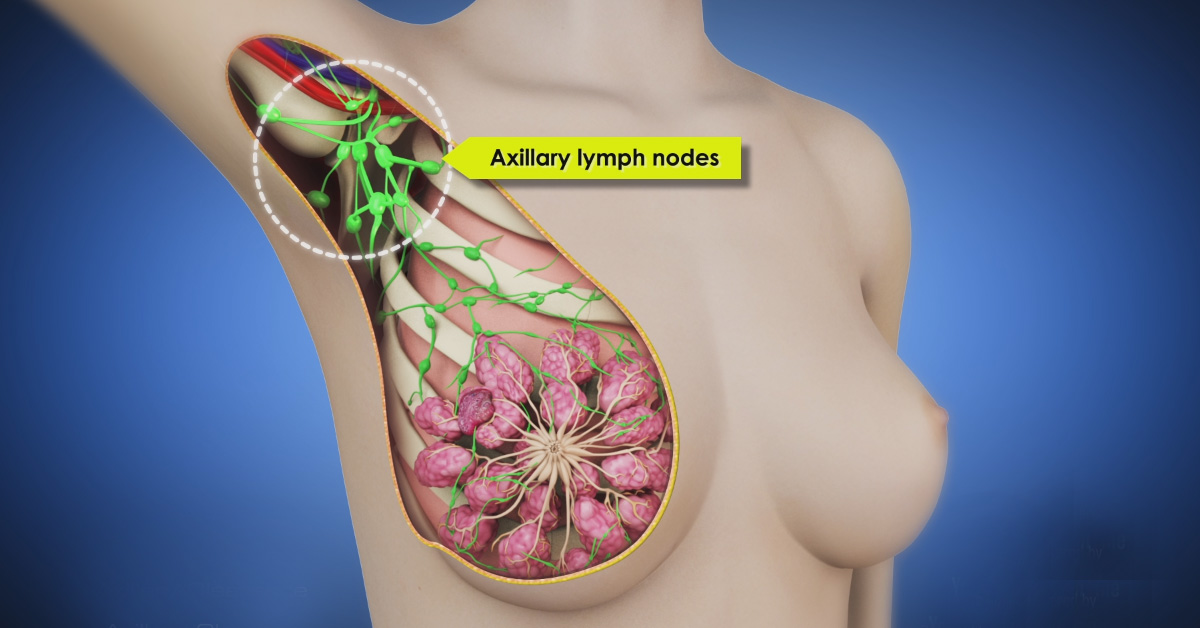
Στόχοι Χειρουργείου
Η χειρουργική θεραπεία του καρκίνου του μαστού υπηρετεί πολλαπλούς στόχους:
- την τοπική εκρίζωση της νόσου από το μαστό
- την εκτίμηση της κατάστασης των μασχαλιαίων λεμφαδένων
- την αφαίρεση των διηθημένων μασχαλιαίων λεμφαδένων
- τη μείωση στο ελάχιστο της πιθανότητας τοπικής υποτροπής
- την αισθητική αποκατάσταση του μαστού
- τη συμμετρία του υγιούς μαστού
- την προφύλαξη από τη νόσο